Корь: возбудитель, симптомы, анализы, лечение
Корь – очень заразное острое инфекционное заболевание, индекс контагиозности которого находится в диапазоне 90-100%. В основном она распространена среди детей и является одной из причин ранней детской смертности, однако может поражать людей всех возрастов, а у лиц более старшего возраста протекает даже тяжелее.
Возбудитель кори – вирус из семейства Paramyxovirus, единственным резервуаром для него является человек (и некоторые виды обезьян), он неустойчив к различным внешним воздействиям и быстро погибает вне организма носителя, поэтому самым эффективным методом борьбы с ним является создание коллективного иммунитета с помощью вакцинации.
Причины кори
Инфекция начинается с проникновения в организм Measles morbillivirus – РНК-содержащего представителя семейства парамиксовирусов, другие виды которого также вызывают эпидемический паротит (свинку) и парагрипп.Корь передается:
- через прямой контакт с инфицированным человеком;
- воздушно-капельным путем – наиболее частый способ распространения, крупными респираторными капельками, выделенными человеком при кашле, или мелкими, остающимися в непроветриваемом помещении до двух часов.
- отсутствие прививки от кори у детей и взрослых – наиболее распространенная причина развития патологии, младенцы имеют иммунитет только первые 6-12 месяцев жизни благодаря полученным от матери антителам (при условии, что она сама иммунизирована), а дальше, не приобретя необходимой защиты, совершенно беспомощны перед вирусом;
- сниженный иммунитет, истощение после длительного заболевания, гиповитаминоз – даже у привитых людей есть шанс заразиться (он составляет около 3%), если организм будет измучен долгой борьбой с другой инфекций или скомпрометирован, например, вирусом иммунодефицита человека.
Симптомы кори
Заболевание отличается несколькими характерными клиническими проявлениями, разделенными на периоды, которые позволяют не спутать его с другими патологиями:
- первый (катаральный) начинается с резкого повышения температуры, появления признаков интоксикации (слабость, отсутствие аппетита, расстройства стула), насморка, сухого кашля (из-за стекания слизи из носа в носоглотку) и конъюнктивита (покраснение глаз и слезотечение), на 2-3-й дни возможно появление пятен Коплика – ярко-красных пятен с белыми центрами на внутренней поверхности щек;
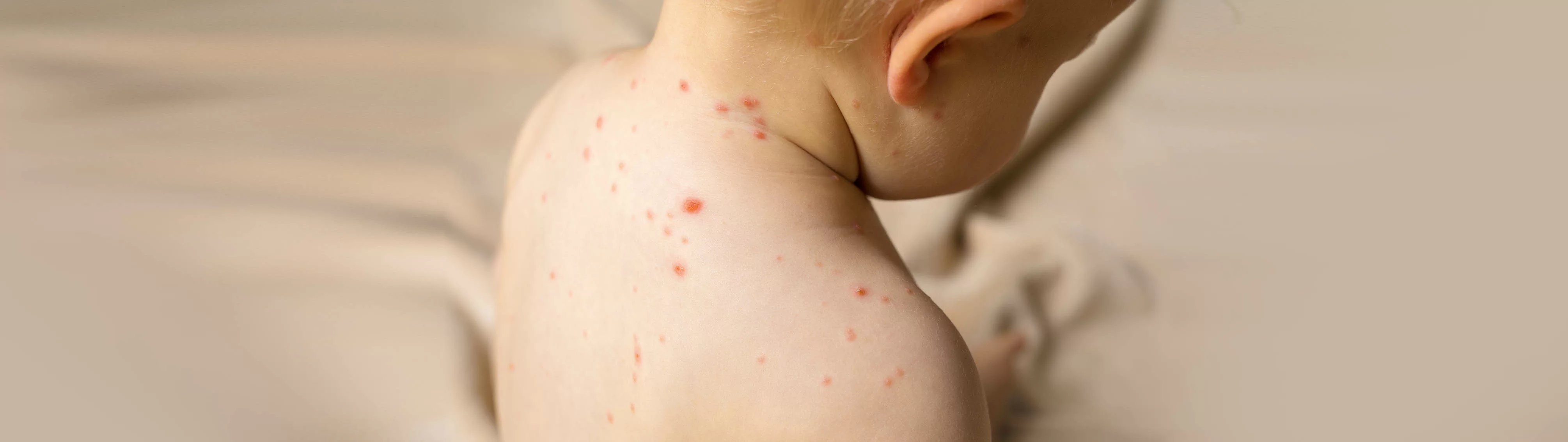
- второй (высыпаний) наступает на 3-5-й дни заболевания: на шее впервые появляется пятнисто-папулезная сыпь, слегка возвышающаяся над кожей, в течение суток она распространяется на голову и туловище, а на следующий – на кожу конечностей;
- третий (пигментации) – через 3-4 дня сыпь начинает постепенно ослабевать и шелушиться, а температура спадать, состояние больного приходит в норму, он перестает быть заразным, но резко повышается риск возникновения осложнений из-за воздействия вируса на иммунную систему.
Осложнения кори
При отсутствии должной и верно выбранной терапии инфекция может осложниться следующими патологиями:
- отит, фронтит, синусит – воспалительные заболевания ЛОР-органов из-за отека верхних дыхательных путей и затруднения отхождения слизи из носа – ее застой является благоприятной средой для размножения патологических микроорганизмов;
- пневмония и бронхит – на фоне резко сниженного иммунитета бактериям и грибкам проще проникнуть в дыхательную систему и распространиться по ней;
- иридоциклит – воспалительное заболевание, попадание патологических микроорганизмов на слизистую оболочку глаза, осложнение конъюнктивита;
- преходящий гепатит – временное, в период острой фазы;
- менингоэнцефалит, коревой энцефалит – весьма тяжелое, но редкое последствие, вирус обладает особой тропностью к центральной нервной системе;
- ложный круп – смертельно опасное осложнение, возникающее на фоне критического отека гортани и ее сужения.
Диагностика кори
На первичной консультации врач осмотрит и опросит больного (либо его родителей, если пациент – ребенок), выясняя наиболее острые жалобы и их отличительные черты:
- наличие лихорадки, ее степень и острота возникновения;
- наличие пятен Коплика в ротовой полости;
- особенности сыпи (характерного признака кори) – на какие сутки она появилась и с какого участка начала распространяться.
- общий анализ крови и мочи – для своевременной диагностики почечной недостаточности;
- СОЭ и лейкоцитарная формула;
- анализ крови на корь – антитела класса M или G – первые указывают на наличие заболевания в данный момент, а вторые – на уже перенесенное;
- ПЦР для поиска РНК вируса в носоглотке или крови;
- рентген или КТ легких – для дифференциальной диагностики с заболеваниями дыхательной системы;
- ЭКГ или ЭхоКГ – исключить развитие осложнений;
- КТ или МРТ головного мозга – при появлении признаков поражения нервной системы;
- при сохранении симптомов после лечения могут потребоваться посев отделяемого из носа и глаз и анализ мокроты.
Лечение кори
При отсутствии сопутствующих патологий терапия может проходить и в домашних условиях, однако, если пациент – младенец, находится в тяжелом состоянии или нет возможности его изолировать, специалист может принять решение о госпитализации.Лечение заболевания при его легком течении носит симптоматический характер:
- противовирусные;
- жаропонижающие;
- общеукрепляющие (витамины, особенно А, доказаны снижающие заболеваемость и смертность);
- обильное питье.
Профилактика кори
Для того чтобы избежать заражения, стоит следовать следующим правилам:
- изолировать инфицированных пациентов до их полного излечения – особенно от маленьких детей и непривитых людей;
- введение противокоревого иммуноглобулина в течение 5 дней людям, близко контактировавшим с инфицированными вирусом – особенно лицам с иммунодефицитом и непривитым беременным женщинам;
- постановка своевременной живой аттенуированной вакцины от кори, паротита и краснухи – первая доза рекомендована в 12 месяцев, а вторая – в 4-6 лет, после прививки возможны кратковременное повышение температуры, кашель и в редких случаях даже сыпь.