Рахит: причины, симптомы, диагностика, лечение
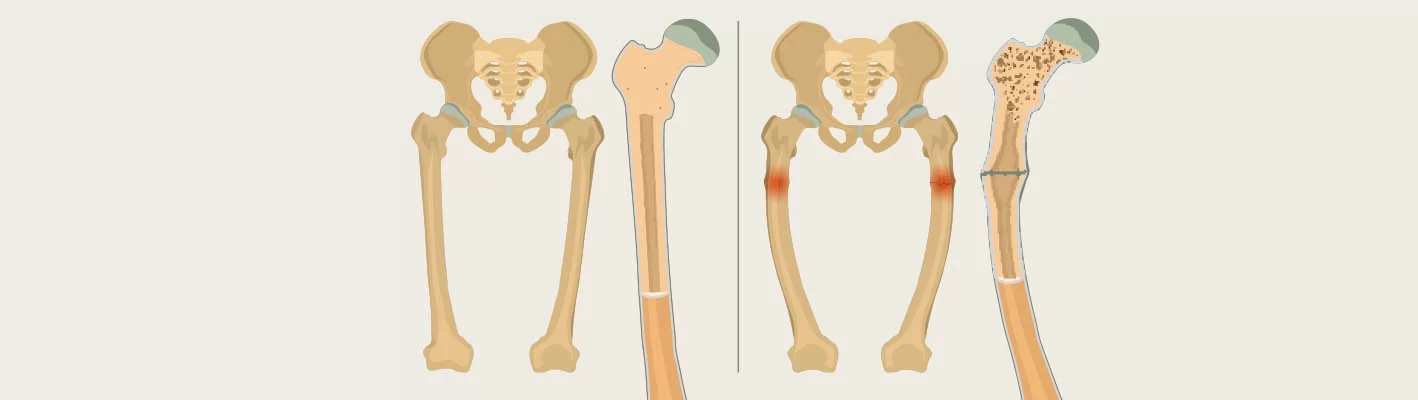
Рахит – детская болезнь, возникающая обычно в раннем возрасте, в основе которой лежат нарушения костеобразования и минерализации костной ткани. Все это происходит на фоне значительной нехватки витамина D и его производных во время самого активного роста костной ткани.
Все изменения даже на начальной стадии их развития можно обнаружить на снимках после рентгенографии. Если заболевание остается незамеченным врачами или родителями на начальной стадии, а такое случается часто, то начинают проявляться явные симптомы патологии. Если же она и в это время не будет вылечена, наступает необратимый процесс остеомаляции.
Причины и провоцирующие факторы
Современная медицинская литература выделяет 5 основных причин развития рахита:
- ребенок проводит очень мало времени на солнце, что не приводит к контакту с ультрафиолетовыми лучами, а ведь именно они являются главным пусковым механизмом для начала выработки важного витамина Д. Чаще всего это характерно для малышей, которые родились осенью или зимой;
- недостаточное количество витамина D в пище. Это может случиться как при искусственном, так и при естественном вскармливании. В первом случае смеси не имеют сбалансированного состава, а во втором – женщина сама питается неполноценно;
- недоношенность малыша и неполное формирование его органов;
- нарушение процесса усвоения витамина Д в кишечнике или же сбой в процессе синтеза активных форм витамина из его неактивных форм, что связано с плохой работой печени и почек;
- генетическая предрасположенность к заболеванию.
В группе риска дети, рожденные от матерей, которые при беременности перенесли гестозы, а также у них наблюдалась значительная гиподинамия. Провоцирующими факторами могут стать кесарево сечение, применение стимуляции во время родов или же стремительные роды. К этой группе следует отнести и роды женщинами, которым еще не исполнилось 18 лет или же их возраст более 40 лет.
Если говорить о детской группе риска, то рахит у грудничков в основном возникает в случае, если вес ребенка при рождении превышает 4 кг, а в первые несколько месяцев после появления на свет он увеличивается слишком сильно. Сюда же относятся и слишком плотное пеленание, ограничение подвижности малыша, отказ от курса массажа, соответствующего возрасту, или прием определенных препаратов. Повышается риск появления рахита также и при долгой иммобилизации, если диагностирована дисплазия тазобедренных суставов.
Классификация
Рахит классифицируется в педиатрии следующим образом:
- дефицитный вариант, при котором в организме также не хватает кальция и фосфора;
- зависимый вариант, или, как его еще называют, псевдорахит, вызванный генетическим дефектом в синтезе 1,25-дигидроксихолекальциферола;
- резистентный вариант, который развивается еще во время внутриутробного развития и имеет генетический характер;
- вторичный рахит, развивающийся на фоне болезней ЖКТ, почек, при проблемах с обменом веществ или приеме некоторых препаратов.
При первой легкой степени все изменения характерны для начального периода рахита. Часто родители не замечают их, считая результатом нормы.
При второй умеренной степени происходит размягчение костей черепа, появляются тахикардия, слабость в мышцах, начинает выпирать живот, который еще называют лягушачьим.
При третьей тяжелой степени появляется сильно выраженная деформация костей, особенно рук и ног, увеличиваются печень и селезенка, гемоглобин падает ниже нормы, появляются заметные отставания в развитии.
Симптомы
Симптомы рахита зависят от периода течения болезни, а всего их 4. Все начинается с начального. Первые признаки патологии проявляются в возрасте до 2-х месяцев. У ребенка отмечается повышенная нервная возбудимость, снижается аппетит, по ночам возникает сильная потливость, волосы на затылке сначала становятся редкими, а затем и вовсе выпадают, моча приобретает резкий неприятный запах. Появляются проблемы со стулом, возникают частые запоры, начинает заметно снижаться тонус мышц. Обычно начальный период занимает 2-4 недели.Второй период называется разгаром. Здесь появляются главные признаки заболевания: уплощается затылок, размягчаются черепные кости, нормы окружности головы превышают возрастные, появляется искривление грудной клетки по бокам, на запястьях заметны утолщения костного происхождения, пальцы становятся более плоскими.
Главным признаком рахита в этот период является искривление ног. Чаще всего они становятся О-образными, хотя в некоторых случаях искривления проходят по типу буквы Х. Большой родничок закрывается только ближе к двум годам, хотя в норме это должно произойти к году. Зубы прорезываются только после года, причем имеют дефекты и кариес.
Третий период – выздоровление. Он наступает после лечения, а иногда и спонтанно. Все признаки рахита постепенно исчезают.
Четвертый период – время остаточных явлений. Как правило, никаких активных изменений в организме не происходит. Но если заболевание протекало средне или тяжело, то остаются некоторые последствия: искривленные ноги, руки, грудная клетка, кости черепа. Это все остается и у взрослых, однако сам рахит у них не встречается.
Диагностика
Лечением и диагностикой рахита занимается врач-педиатр. Иногда пациенту могут потребоваться консультации других специалистов: ортопеда, травматолога, кардиолога, гепатолога, нефролога.Для постановки точного диагноза при рахите врач назначает следующие анализы:
- 25-ОН Витамин D;
- креатинин в крови;
- щелочная фосфатаза;
- общий белок в крови;
- белковые фракции;
- паратгормон (паратиреоидный гормон);
- кальций в суточной моче;
- фосфор в суточной моче;
- креатинин в суточной моче.
Лечение
Лечение рахита следует начинать как можно раньше – с появления первых, даже самых незначительных признаков заболевания. Терапия должна быть комплексной и включать в себя следующие этапы:
- организацию правильного режима дня;
- рациональное питание в соответствии с возрастом ребенка;
- медикаментозную терапию;
- немедикаментозную поддержку;
- профилактику.
По клиническим рекомендациям при рахите рекомендуется строго дозированный прием витамина Д. Такое лечение называется специфическим. Это также значительно уменьшает риск развития серьезных и малоприятных последствий, которые иногда способны вызвать инвалидность при рахите.
При первой и второй степенях тяжести рахит лечится приемом витамина Д на протяжении месяца. Если имеется третья степень, этот период составит 45 дней. После лечения малышу обязательно назначаются небольшие дозы этого витамина для профилактики. Наравне с приемом витамина Д дети должны принимать и другие витаминно-минеральные комплексы, в составе которых обязательно присутствуют кальций, калий и фосфор.
Профилактика рахита должна начинаться еще во время внутриутробного развития плода. Беременная женщина обязательно должна принимать назначенную врачом дозировку витамина Д, которая не позволит в дальнейшем развиться заболеванию у ребенка после рождения.